緑内障
仁川眼科の緑内障治療は無理なく治療が継続できるよう
通院や点眼の負担も考えながら
点眼・レーザー・手術を含めた総合的な治療を提案します。
緑内障は日本人の失明原因第1位であり、40歳以上の20人に1人が罹患している身近な疾患です。
「最近見えにくくなった」「見えづらい場所がある気がする」といった症状でお悩みの方、または健康診断で視神経乳頭陥凹拡大や高眼圧を指摘された方は要注意です。
緑内障は一度進行してしまうと失った視野を回復させることができないため、早期発見・早期治療が非常に重要となります。
宝塚市の仁川眼科医院では、複数の眼科専門医によるチーム医療体制で、OCTを活用した精密検査から点眼治療、レーザー治療(SLT)、手術まで包括的な緑内障治療を提供しています。
既に緑内障と診断されている方は勿論、健診で指摘された方や、見え方が気になる方もお気軽にご相談ください。
当院の特徴
- 通院の負担を考え、眼の状態に合わせた長期処方の実施
- 点眼が難しい方や負担に感じる方へのレーザー治療の実施
- 自院で手術を行える事で、適切な状況把握とシームレスな手術提案が可能
当院の緑内障治療は頻回な通院や点眼が負担に感じる方が多いため、症状が安定している方には長期処方を行ったり、レーザー治療(SLT)の提案を行っています。
また、院内で手術が行えるため、適切な時期に手術をご案内できます。
緑内障とは
緑内障は眼圧などにより視神経が障害され、視野が徐々に欠けていく進行性の眼疾患です。
日本緑内障学会の調査(多治見スタディ)では、40歳以上の20人に1人が緑内障を患っており、決して珍しい病気ではありません。特に注意すべきは、緑内障の多くは初期から中期にかけて自覚症状がほとんど現れないため、緑内障の発症に気づいていない方がたくさんいると言うことです。
緑内障には大きく分けて「開放隅角緑内障」と「閉塞隅角緑内障」の2つのタイプがあります。日本人に最も多いのは正常眼圧緑内障と呼ばれる開放隅角緑内障で、眼圧が正常範囲内でも視神経障害が進行する特徴があります。そのため「眼圧が正常だから緑内障ではない」という認識は危険で、定期的な眼科検診による早期発見が重要です。
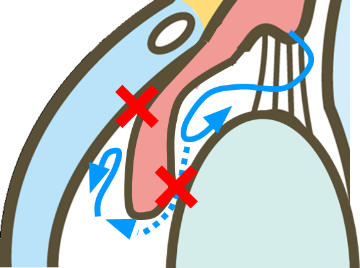
閉塞隅角緑内障は房水の流出路である隅角が狭くなり、急激な眼圧上昇を起こすことがあります。この急性緑内障発作では、激しい眼痛、頭痛、吐き気などの症状が現れ、緊急治療が必要となります。特に中高年の遠視女性に多く見られるため注意が必要です。
緑内障は「沈黙の病気」とも呼ばれ、気づいたときには既に進行していることが多い疾患です。しかし、早期に発見し適切な治療を継続すれば、生涯にわたって視力と視野を保持することが可能です。
緑内障の症状と進行
緑内障の症状はほとんどの場合自覚症状無しに進行し、徐々に視野が欠けていきます。初期の緑内障では、視野にわずかな欠損が生じますが、もう一方の眼で見え方が補完されるため患者様自身が気づくことは極めて稀です。
「なんとなく見づらい」「眼精疲労が増えた」程度の軽微な症状しか現れないため、この段階での発見は定期的な眼科検診に依存します。視野欠損は鼻側から始まることが多く、上下方向にも拡大していきますが、両眼で見ている限り日常生活に支障をきたしません。
中期になると視野欠損の範囲が拡大し、「階段でつまずきやすい」「車の運転で側方の歩行者に気づきにくい」といった具体的な症状が現れ始めます。しかし、この段階でも中心視野は保たれているため、文字を読む、細かい作業をするといった日常生活の基本動作には大きな支障は感じません。
後期の緑内障では視野欠損が中心部近くまで進行し、明らかな日常生活の困難が生じます。「歩行時に障害物にぶつかる」「文字が読みにくい」「テレビの画面の一部が見えない」などの症状により、患者様もようやく異常を自覚されます。視神経の障害が原因であるため、治療による視機能の改善は期待できず、現状維持が主な治療目標となります。
最終段階では中心視野も失われ、やがて失明に至ります。このような状態を避けるためにも、緑内障は早期発見・早期治療が極めて重要なのです。
緑内障の原因
緑内障の原因は複雑で、複数の要因が相互に関与していることが現在の研究で明らかになっています。従来は眼圧上昇が主な原因と考えられていましたが、日本人に多い正常眼圧緑内障の存在により、眼圧以外の要因も原因になると考えられています。
眼圧上昇による緑内障では、眼球内を循環する房水の産生と排出のバランス異常が根本原因となります。房水は毛様体で産生され、隅角の線維柱帯を通って眼外に排出されますが、この排出路の機能低下により房水が眼内に蓄積し、眼圧が上昇します。上昇した眼圧により視神経が圧迫され、徐々に神経線維が失われていきます。
正常眼圧緑内障では、視神経の脆弱性や遺伝的要因など眼圧以外の要因が重要な役割を果たします。
遺伝的要因も緑内障発症の重要なリスクファクターであり、その他、加齢、強度近視、糖尿病、高血圧、睡眠時無呼吸症候群なども緑内障のリスクファクターとして報告されています。
続発緑内障の場合は、他の眼疾患や全身疾患、薬剤が原因となります。ぶどう膜炎、糖尿病網膜症、網膜剥離、外傷などの眼疾患や、ステロイド薬の長期使用が緑内障を引き起こすことがあります。これらの原疾患の適切な管理も緑内障治療において重要な要素となります。
緑内障の治療と検査
診断に必要となる検査
緑内障診断の基本となるのは眼圧測定、眼底検査、視野検査、OCT検査の4つの検査です。
OCT(光干渉断層計)検査は網膜の厚みや視神経の状態を調べれます。この検査により視野異常が現れる前の超早期緑内障の発見が可能です。当院では定期的なOCT検査により病気の進行を把握し、適切な治療を提案しています。
視野検査は緑内障診断・経過観察の中核となる検査で、視野の感度分布を測定します。自覚症状が乏しい初期緑内障でも視野検査を行うことで微細な異常が発見でき、病気の進行度評価にも不可欠です。当院では定期的な視野検査を実施し、進行状況を詳細に把握し治療を行います。
緑内障の治療法
- 点眼治療
緑内障治療は点眼薬による薬物療法を第一選択とし、患者様の病状に応じて最適な薬剤を選択します。現在使用可能な緑内障点眼薬は作用機序により大きく5つに分類され、それぞれ異なるアプローチで眼圧を下降させます。
当院は眼圧の下降効果と副反応の状態を見ながら患者様お一人お一人に合った点眼を処方しています。また、点眼治療で最も重要なのは患者様が治療を継続することです。緑内障は慢性疾患であり、症状がなくても治療中断により病気が進行するリスクがあります。当院は点眼指導を丁寧に行い、患者様が無理なく治療を継続できるようサポートしています。
- レーザー治療(SLT)
選択的レーザー線維柱帯形成術(SLT)は近年注目されている低侵襲な緑内障治療で、点眼治療が負担に感じる患者様に積極的に提案しています。SLTは特殊なレーザーを線維柱帯に照射し、房水流出を促進することで眼圧を下降させる治療法です。
SLTの最大の利点は組織への侵襲が極めて少なく、外来で15分程度の短時間で施術が完了することです。局所麻酔の点眼のみで痛みもほぼなく、施術後すぐに帰宅できます。また、効果が不十分な場合は繰り返し施術が可能で、他の治療法との併用も問題ありません。
従来のアルゴンレーザー線維柱帯形成術(ALT)と異なり、SLTは色素細胞のみを選択的に刺激するため、組織損傷が最小限に抑えられます。そのため合併症のリスクが低く、安全性の高い治療法として評価されています。
「毎日の点眼が負担に感じる」「緑内障点眼の副反応が辛い」「妊娠や授乳などで薬剤を避けたい」など点眼以外の治療をご希望の方はお気軽にご相談ください。
- 手術
点眼治療やレーザー治療でも十分な眼圧コントロールが得られない場合、または緑内障の進行が持続する場合には外科的治療を検討します。緑内障手術の基本原理は新たな房水排出路を作成し、眼圧を下降させることです。
線維柱帯切除術(トラベクレクトミー)は最も一般的な緑内障手術で、結膜下に房水が流れる人工的な排出路を作成します。局所麻酔下で約1時間の手術時間で、多くの症例で良好な眼圧コントロールが得られます。術後は定期的な経過観察が必要で、必要に応じて追加処置を行います。
近年は低侵襲緑内障手術(MIGS)として、iSTENT(アイステント)®やEX-PRESS(エクスプレス)™、Hydrus(ハイドラス)🄬などのデバイスを用いた手術も選択肢となっています。これらの手術は従来法と比較して合併症リスクが低く、回復期間も短縮されるため、早期から中期の緑内障患者様に適応されます。
当院では患者様一人ひとりの病状、年齢、ライフスタイルを総合的に評価し、最適な手術方法を提案します。
緑内障は一度進行してしまうと回復させることができない疾患ですが、早期発見・適切な治療により多くの患者様が視機能を維持できます。当院では豊富な経験を基にした適切な診断と治療により、患者様の大切な視力と視野をお守りいたします。


